L’expérimentation animale n’est pas seulement contestable d’un point de vue éthique, elle n’est pas non plus très efficace. Plusieurs entreprises de biotechnologie développent des technologies qui pourraient changer la donne.
Lorsque 4 000 chiens beagle destinés à l’expérimentation animale ont été récemment sauvés d’un centre d’élevage en Virginie, cela nous a rappelé l’immensité du nombre d’animaux utilisés dans la recherche pharmaceutique et autre : on estime à 192 millions le nombre d’animaux utilisés chaque année dans les laboratoires du monde entier.
Au-delà des défis éthiques, le processus ne fonctionne pas très bien. Parmi les médicaments testés avec succès sur les animaux, plus de 90 échouent lors des essais cliniques sur l’homme. Toutefois, une meilleure technologie pourrait commencer à remplacer l’utilisation de certains animaux et rendre le développement de médicaments moins coûteux et plus efficace. À terme, au fur et à mesure de l’évolution de la technologie, celle-ci et d’autres solutions pourraient peut-être remplacer complètement l’expérimentation animale.

La société de biotechnologie Emulate est l’un des pionniers de cette technologie. Dans une version de son minuscule « organe sur puce », de la taille d’une clé USB, des cellules pulmonaires humaines bordent deux canaux parallèles taillés dans un plastique souple. Une autre puce est implantée avec des cellules cérébrales ; une autre encore contient des cellules hépatiques. La technologie imite ce qui se passe à l’intérieur du corps, les nutriments, l’air et le sang étant pompés à travers les minuscules canaux. « Ce que nous essayons de faire, c’est de recréer l’unité fonctionnelle la plus simple de chaque organe », explique Lorna Ewart, directrice scientifique d’Emulate.
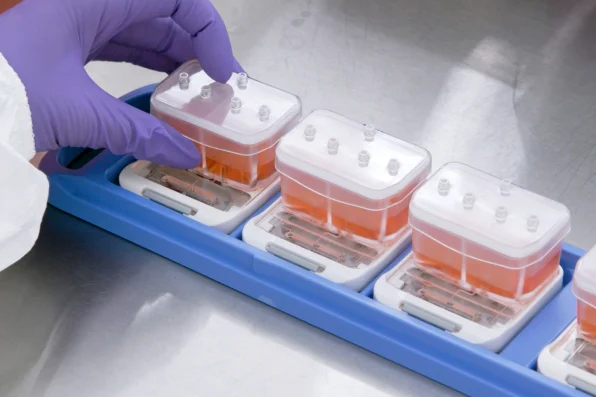
Lorsque la technologie est utilisée pour tester des médicaments, des preuves de plus en plus nombreuses suggèrent qu’elle peut être plus efficace que l’expérimentation animale. Dans le cas de certains nouveaux types d’interventions, comme la thérapie génique ou les anticorps monoclonaux, l’expérimentation animale ne fonctionne actuellement pas du tout ; une puce à organe pourrait contribuer à fournir un retour d’information précoce essentiel sur l’innocuité ou l’efficacité d’un médicament. Sous sa forme actuelle et dans le cadre de la réglementation en vigueur, la technologie des puces à organes ne peut pas remplacer complètement l’expérimentation animale. Toutefois, elle pourrait permettre de réduire considérablement le nombre d’animaux utilisés.
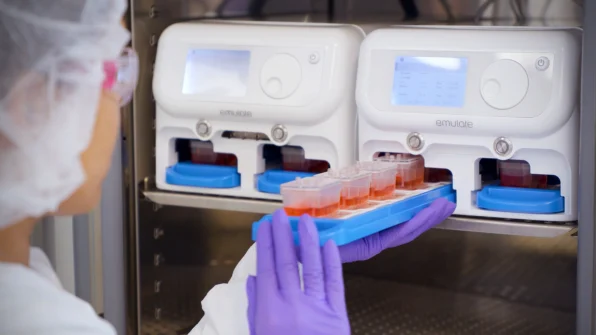
« Nous utilisons ces puces pour réutiliser des médicaments existants dans le cadre d’essais cliniques ou pour développer de nouveaux médicaments, et nous pouvons le faire plus rapidement et à moindre coût », explique le biologiste cellulaire et bioingénieur Donald Ingber, directeur fondateur de l’Institut Wyss de l’Université de Harvard, qui a dirigé une équipe à l’origine de la première puce à organe réussie en 2010. En 2014, M. Ingber a créé Emulate et siège actuellement au conseil d’administration de l’entreprise.
À l’université de Harvard, l’équipe d’Ingber a utilisé la technologie pour identifier un médicament existant pour traiter le COVID-19, qui fait actuellement l’objet d’essais cliniques en Afrique. Elle a également mis au point un nouveau traitement prometteur qui protège simultanément contre le COVID-19, le virus original du SRAS, plusieurs types de grippe, le MERS et le rhume. « Nous l’avons fait très rapidement et avons déterminé qu’il fonctionnait dans ces puces humaines et dans d’autres modèles », explique-t-il. « Je pense que le potentiel de cette technologie est énorme.
Avant l’avènement de la technologie des puces à organes, les laboratoires pharmaceutiques disposaient de deux options principales pour effectuer leurs tests. « L’une consistait à examiner les cellules dans une boîte de culture, un environnement très artificiel », explique M. Ewart. « L’autre, bien sûr, est le modèle animal. Je pense que de nombreuses données montrent que ces deux modèles n’aident pas les scientifiques chargés du développement des médicaments à choisir le bon candidat, tant du point de vue de l’innocuité que de l’efficacité.
Certains médicaments utilisés pour traiter les maladies du foie, par exemple, se lient aux protéines du foie humain d’une manière qui ne se produit pas chez l’animal ; les chercheurs n’ont pas observé d’effets toxiques avant le début des essais sur l’homme. D’autres médicaments prometteurs pour le traitement de la maladie d’Alzheimer chez l’animal ne fonctionnent pas lorsqu’ils sont testés chez l’homme. Certains médicaments anticancéreux qui éliminent les tumeurs chez la souris ne donnent pas les mêmes résultats chez l’homme. (Un compte Twitter se consacre exclusivement à signaler les communiqués de presse hyperboliques sur les nouveaux médicaments qui omettent de mentionner que les résultats n’ont été démontrés que chez la souris et qu’il est donc peu probable qu’ils fonctionnent chez l’homme).
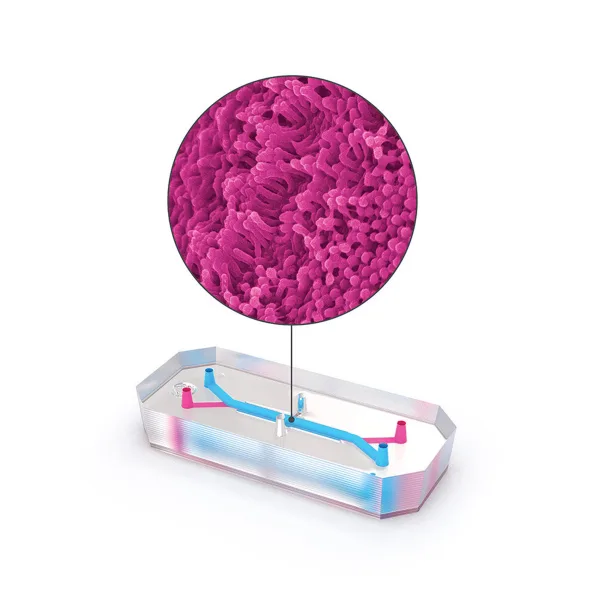
Dans une étude en cours d’évaluation par les pairs, les scientifiques d’Emulate, en collaboration avec les sociétés pharmaceutiques Johnson & Johnson et Abbvie, ont découvert que les puces de foie étaient bien plus efficaces que les animaux pour prédire la toxicité d’un médicament donné. L’étude a analysé 27 composés différents utilisés dans des médicaments mis sur le marché, dont 22 se sont révélés nocifs pour le foie.
« Vingt-deux de ces médicaments ont fait l’objet de tests sur les animaux et ont été jugés suffisamment sûrs pour passer aux essais cliniques, mais ils ont ensuite été retirés du marché ou ont dû faire l’objet d’une mise en garde », explique Jim Corbett, PDG d’Emulate (avant d’être retirés du marché, ces médicaments ont causé la mort de 208 patients et ont obligé 10 autres patients à recevoir une greffe de foie) La technologie des puces à foie s’est révélée sept à huit fois plus précise pour identifier la toxicité que les tests sur les animaux.
La technologie des puces à organes en est encore à ses débuts. Emulate s’est d’abord concentrée sur l’utilisation des outils pour tester la sécurité des médicaments. La prochaine étape consistera à réaliser davantage de tests d’efficacité, afin que les chercheurs puissent mieux comprendre le fonctionnement des médicaments avant le début des essais cliniques. La technologie pourrait être utilisée avec des échantillons de cellules de patients atteints de maladies rares, par exemple, avant d’être utilisée directement sur ces patients.
Pour accroître l’utilisation de cette technologie, il est essentiel de modifier la réglementation : un projet de loi récemment adopté par la Chambre des représentants avec un soutien bipartisan, le FDA Modernisation Act, mettrait à jour les exigences imposées aux sociétés pharmaceutiques qui souhaitent faire passer un médicament à l’étape de l’essai clinique. Les lignes directrices n’ont pas été mises à jour depuis 1938. « Pour la première fois, il serait possible de présenter des alternatives aux données animales », explique M. Corbett.
Les entreprises pharmaceutiques pourraient également commencer à utiliser davantage cette technologie dans le cadre du développement interne de médicaments, car elle pourrait permettre d’économiser des milliards de dollars dépensés pour des médicaments qui finissent par ne pas fonctionner. L’étude récente sur la toxicité des médicaments dans le foie a calculé que si les sociétés pharmaceutiques utilisaient uniquement la puce hépatique d’Emulate, elles pourraient économiser 3 milliards de dollars par an.
« Remplacer les tests sur les animaux pour ces entreprises pharmaceutiques est vraiment difficile, car les gens ne veulent pas prendre de risques et changer leur façon de faire », explique M. Ingber. « Mais peut-être que les aspects économiques de la question attireront l’attention des dirigeants.
Avec le contenu de fastcompany.

